Ηλεκτροφυσιολογική Μελέτη (ΗΦΜ)
Τι είναι η Ηλεκτροφυσιολογική Μελέτη;
Η ηλεκτροφυσιολογική μελέτη (ΗΦΜ / Electrophysiological Study – EPS) είναι μια ελάχιστα επεμβατική εξέταση που μας επιτρέπει να μελετήσουμε με ακρίβεια το ηλεκτρικό σύστημα της καρδιάς από το εσωτερικό της.
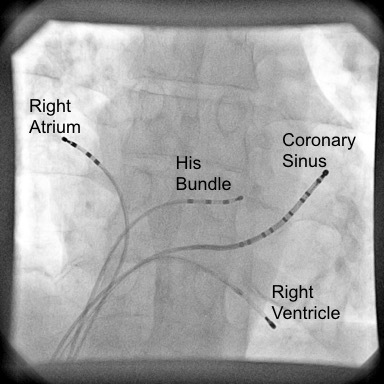
Κατά τη διάρκεια της εξέτασης, λεπτοί καθετήρες με ηλεκτρόδια προωθούνται μέσω μιας φλέβας (συνήθως τη δεξιά μηριαία φλέβα) μέσα στην καρδιά. Τα ηλεκτρόδια αυτά καταγράφουν ηλεκτρικά σήματα και μας επιτρέπουν να διεγείρουμε την καρδιά με ελεγχόμενο τρόπο. Έτσι μπορούμε να:
- Αναγνωρίσουμε τον μηχανισμό και το σημείο προέλευσης μιας αρρυθμίας
- Αξιολογήσουμε τη λειτουργία του συστήματος αγωγής (π.χ. σε αποκλεισμούς ή ανεξήγητες απώλειες συνείδησης)
- Εκτιμήσουμε τον κίνδυνο σοβαρών αρρυθμιών ή αιφνίδιου καρδιακού θανάτου σε επιλεγμένους ασθενείς με δομική καρδιοπάθεια
- Επιλέξουμε την κατάλληλη θεραπεία (φαρμακευτική αγωγή, κατάλυση με καθετήρα, βηματοδότη, απινιδωτή ICD κ.ά.)
Σε πολλές περιπτώσεις, εφόσον εντοπιστεί σαφής και αντιμετωπίσιμη αιτία της αρρυθμίας, μπορούμε να προχωρήσουμε σε κατάλυση με καθετήρα (ablation) στην ίδια επέμβαση, προσφέροντας εν δυνάμει οριστική θεραπεία για συγκεκριμένους τύπους υπερκοιλιακής ταχυκαρδίας, όπως η κομβική ταχυκαρδία επανεισόδου, τα παραπληρωματικά δεμάτια (π.χ. WPW), κολπικό πτερυγισμό και ορισμένες κοιλιακές ταχυκαρδίες, σύμφωνα με τις σύγχρονες διεθνείς οδηγίες.
Πότε συστήνεται ΗΦΜ;
Η ΗΦΜ δεν πραγματοποιείται σε κάθε ασθενή με αίσθημα παλμών. Προτείνεται επιλεκτικά, όταν το αναμενόμενο όφελος είναι σημαντικό και οι μη επεμβατικές εξετάσεις δεν επαρκούν.
Μπορεί να σας προταθεί ΗΦΜ όταν:
-
Έχετε υποτροπιάζοντα επεισόδια ταχυκαρδίας ή έντονων παλμών και οι καταγραφές (ηλεκτροκαρδιογράφημα, Holter ρυθμού) υποδηλώνουν υπερκοιλιακή ταχυκαρδία (SVT), κολπικό πτερυγισμό ή άλλη αρρυθμία.
-
Παρουσιάζετε ανεξήγητες απώλειες συνείδησης (συγκοπή), ιδιαίτερα σε έδαφος διαταραχών αγωγής ή δομικής καρδιοπάθειας.
-
Υπάρχει υποψία για σύνδρομο Wolff–Parkinson–White (WPW)
-
Υπάρχει ανησυχία για κοιλιακή ταχυκαρδία ή αυξημένο κίνδυνο αιφνίδιου καρδιακού θανάτου, π.χ. μετά από έμφραγμα ή σε μυοκαρδιοπάθειες.
-
Χρειάζεται να διευκρινιστεί αν θα ωφεληθείτε από βηματοδότη ή εμφυτεύσιμο απινιδωτή (ICD).
Οι παραπάνω ενδείξεις βασίζονται σε διεθνείς κατευθυντήριες οδηγίες μεγάλων επιστημονικών εταιρειών, όπως η Ευρωπαϊκή Καρδιολογική Εταιρεία (ESC) και οι AHA/ACC/HRS, καθώς και σε σύγχρονες ανασκοπήσεις.
Προετοιμασία πριν την εξέταση
Πριν προγραμματιστεί η ΗΦΜ:
-
Λαμβάνεται αναλυτικό ιατρικό ιστορικό και γίνεται κλινική εξέταση
-
Ελέγχονται το ΗΚΓ, το Holter, το υπερηχογράφημα καρδιάς και τυχόν άλλες εξετάσεις
-
Γίνεται προσαρμογή ή προσωρινή διακοπή ορισμένων αντιαρρυθμικών φαρμάκων, όταν απαιτείται, σύμφωνα με τις κατευθυντήριες οδηγίες
-
Πραγματοποιούνται βασικές εργαστηριακές εξετάσεις αίματος και, εφόσον χρειάζεται, συμπληρωματικός απεικονιστικός έλεγχος
Θα λάβετε γραπτές και προφορικές οδηγίες σχετικά με:
-
Νηστεία (συνήθως αποχή από τροφή και υγρά για μερικές ώρες πριν)
-
Φαρμακευτική αγωγή (ποια φάρμακα συνεχίζετε και ποια ίσως χρειαστεί να διακόψετε προσωρινά)
-
Τι πρέπει να έχετε μαζί σας την ημέρα της εξέτασης
Πώς πραγματοποιείται η ΗΦΜ;
Η εξέταση γίνεται σε ειδικά εξοπλισμένο εργαστήριο ηλεκτροφυσιολογίας, με εξειδικευμένη ομάδα καρδιολόγων–ηλεκτροφυσιολόγων και νοσηλευτών.
-
Άφιξη και προετοιμασία
-
Γίνεται εισαγωγή, αλλάζετε σε χειρουργική ποδιά και τοποθετείται φλεβοκαθετήρας.
-
Συνδέεστε σε μόνιτορ για συνεχή καταγραφή του καρδιακού ρυθμού, της αρτηριακής πίεσης και του κορεσμού οξυγόνου.
-
-
Τοπική αναισθησία και ήπια μέθη
-
Η περιοχή της βουβωνικής χώρας καθαρίζεται και αναισθητοποιείται με τοπικό αναισθητικό.
-
Χορηγείται συνήθως ήπια ενδοφλέβια μέθη, ώστε να είστε χαλαροί/ές αλλά σε επικοινωνία με την ομάδα. Σε ορισμένες περιπτώσεις αρκεί μόνο τοπική αναισθησία.
-
-
Τοποθέτηση καθετήρων
-
Μικρά θηκάρια εισάγονται στη μηριαία φλέβα.
-
Μέσα από αυτά προωθούνται εύκαμπτοι καθετήρες με ηλεκτρόδια, υπό ακτινοσκοπική καθοδήγηση, σε συγκεκριμένες περιοχές της καρδιάς.
-
-
Ηλεκτρική χαρτογράφηση και διέγερση
-
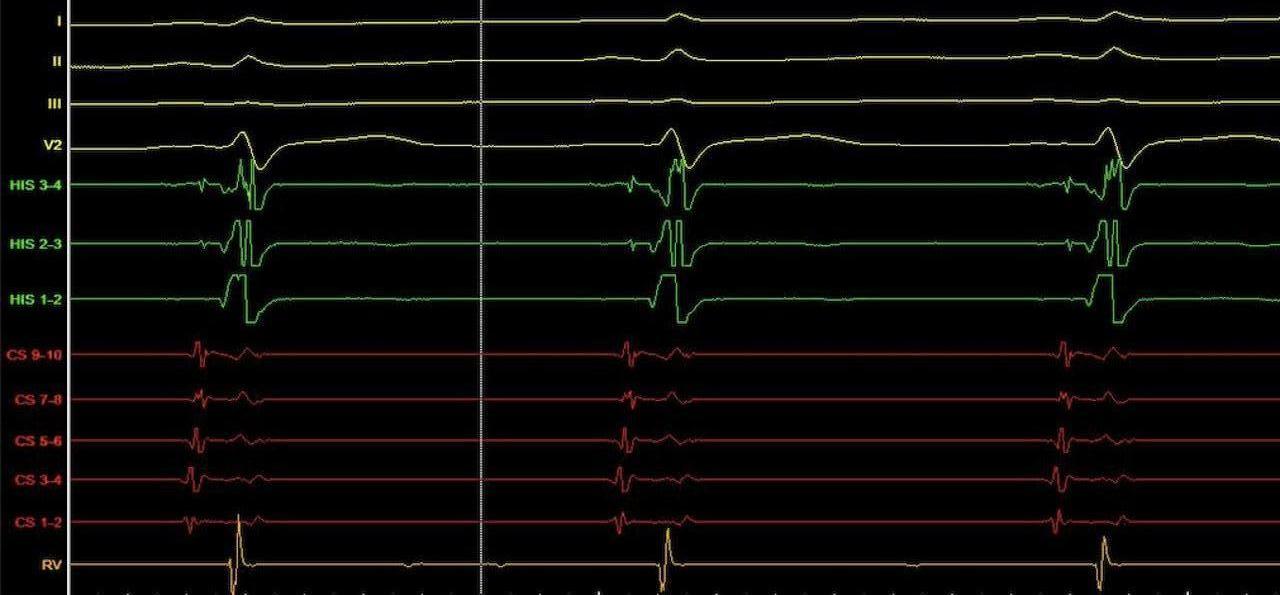
Οι καθετήρες καταγράφουν ενδοκαρδιακά ηλεκτρογράμματα από διάφορα σημεία.
-
Χορηγούνται μικρά, ελεγχόμενα ηλεκτρικά ερεθίσματα για:
-
Να εκτιμηθεί η αγωγή μέσω του κολποκοιλιακού κόμβου και του συστήματος His–Purkinje
-
Να προσπαθήσουμε να προκαλέσουμε την αρρυθμία σας σε ασφαλές, πλήρως ελεγχόμενο περιβάλλον, ώστε να κατανοήσουμε πώς και από πού ξεκινά
-
-
-
Κατάλυση με καθετήρα (εφόσον ενδείκνυται)
-
Αν εντοπιστεί σαφής, καλά οριοθετημένη εστία ή κύκλωμα αρρυθμίας και αυτό έχει συμφωνηθεί μαζί σας εκ των προτέρων, μπορούμε να προχωρήσουμε άμεσα σε κατάλυση (ablation).
-
Η κατάλυση γίνεται με ραδιοσυχνότητες (θερμότητα) ή, σε επιλεγμένες περιπτώσεις, με κρυοενέργεια (ψύξη), για να τροποποιηθεί ένα πολύ μικρό τμήμα ιστού που ευθύνεται για την αρρυθμία. Για πολλές μορφές SVT και τυπικό κολπικό πτερυγισμό, η κατάλυση αποτελεί σήμερα θεραπεία πρώτης γραμμής.
-
-
Ολοκλήρωση της διαδικασίας
-
Στο τέλος, οι καθετήρες και τα θηκάρια αφαιρούνται και ασκείται πίεση στο σημείο παρακέντησης.
-
Τοποθετείται μικρός επίδεσμος· συνήθως δεν χρειάζονται ράμματα.
-
Η διάρκεια της εξέτασης ποικίλλει, συνήθως από 40 λεπτά έως και 2 ώρες, ανάλογα με την πολυπλοκότητα της αρρυθμίας και το αν πραγματοποιείται ταυτόχρονα κατάλυση.
Μετά την εξέταση
-
Παραμένετε για παρακολούθηση σε χώρο ανάνηψης για ορισμένες ώρες.
-
Θα χρειαστεί να παραμείνετε ξαπλωμένοι/ες για λίγο ώστε να μειωθεί ο κίνδυνος αιμορραγίας από τη βουβωνική χώρα.
-
Ήπια ενόχληση ή μελανιά στην περιοχή είναι συχνή και συνήθως υποχωρεί γρήγορα.
-
Οι περισσότεροι ασθενείς επιστρέφουν στο σπίτι την ίδια ή την επόμενη ημέρα, ανάλογα με την κλινική εικόνα και την πρακτική του νοσοκομείου.
-
Πριν το εξιτήριο:
-
Σας εξηγούμε τα ευρήματα της εξέτασης και τυχόν κατάλυσης που έγινε
-
Συζητάμε τα επόμενα βήματα (φαρμακευτική αγωγή, οδηγίες για την καθημερινότητα, ανάγκη για συσκευή – βηματοδότη/ICD – αν προκύπτει)
-
Σας δίνονται γραπτές οδηγίες για σωματική δραστηριότητα, εργασία και ραντεβού παρακολούθησης
-
Κίνδυνοι και ασφάλεια
Η ΗΦΜ θεωρείται, σε εξειδικευμένα κέντρα, ασφαλής εξέταση με χαμηλό ποσοστό επιπλοκών, ωστόσο καμία επεμβατική πράξη δεν είναι εντελώς χωρίς κίνδυνο. Σε μεγάλες σειρές και στις κατευθυντήριες οδηγίες αναφέρονται, μεταξύ άλλων, οι εξής πιθανές επιπλοκές:
-
Αιμορραγία ή αιμάτωμα στη βουβωνική χώρα
-
Αγγειακές επιπλοκές (π.χ. ψευδοανεύρυσμα, αρτηριοφλεβική επικοινωνία – σπάνιες)
-
Παροδικές αρρυθμίες που προκαλούνται κατά τη διάρκεια της μελέτης (συνήθως υποχωρούν αυτόματα ή με θεραπεία)
-
Πολύ σπάνια, περικαρδιακή συλλογή/καρδιακή επιπωματισμός, εγκεφαλικό επεισόδιο, έμφραγμα μυοκαρδίου ή ανάγκη για άμεση εμφύτευση βηματοδότη
Πριν την εξέταση, συζητάμε αναλυτικά τους κινδύνους σε σχέση με το δικό σας ιατρικό ιστορικό και απαντώ σε κάθε απορία σας.
Οφέλη για τον/την ασθενή
Όταν εφαρμόζεται με σωστές ενδείξεις και σύμφωνα με τις διεθνείς οδηγίες, η ΗΦΜ μπορεί να:
-
Προσφέρει ακριβή διάγνωση του μηχανισμού της αρρυθμίας
-
Οδηγήσει σε στοχευμένη θεραπεία, αποφεύγοντας σε πολλές περιπτώσεις μακροχρόνια φαρμακευτική αγωγή
-
Δώσει δυνατότητα για οριστική κατάλυση σε αρκετά είδη SVT, κολπικού πτερυγισμού και επιλεγμένες κοιλιακές αρρυθμίες
-
Βοηθήσει στην εκτίμηση κινδύνου αιφνίδιου καρδιακού θανάτου και στη λήψη απόφασης για εμφύτευση ICD ή βηματοδότη
-
Βελτιώσει τα συμπτώματα και την ποιότητα ζωής, περιορίζοντας επεισόδια παλμών, ζάλης ή συγκοπής
Η δική μου προσέγγιση ως ηλεκτροφυσιολόγος
Ως καρδιολόγος με εξειδίκευση στην καρδιακή ηλεκτροφυσιολογία, στηρίζω την κλινική μου πράξη σε:
-
Ιατρική βασισμένη σε τεκμήρια (evidence-based medicine) – ακολουθώντας τις πιο πρόσφατες κατευθυντήριες οδηγίες της ESC, AHA/ACC/HRS και διεθνή consensus documents
-
Προσεκτική επιλογή ασθενών – ώστε η ΗΦΜ ή η κατάλυση να προτείνονται μόνο όταν το αναμενόμενο όφελος υπερτερεί σαφώς του κινδύνου
-
Καθαρή και ειλικρινή επικοινωνία – εξηγώντας με απλή γλώσσα τον λόγο, τη διαδικασία, τους κινδύνους και τις εναλλακτικές
-
Παρακολούθηση – με στόχο τη σταθερή ρύθμιση της αρρυθμίας και την προσαρμογή της θεραπείας στις ανάγκες σας